

Bruno Debien
21/09/2024
La simulation médicale ou simulation en santé
Introduction et historique
La simulation est une méthode d’apprentissage « vieille comme le monde » : les enfants apprennent souvent par le jeu. Ils miment les adultes de leur entourage ou leur héros préféré et s'entraînent par la répétition de gestes ou de séquences de gestes.
Sur le plan médical, dès 800 avant JC, Sushruta, chirurgien de l’Inde ancienne recommandait à ses étudiants de s’entraîner à l’incision ; la ligature et la suture en utilisant des morceaux de cuir, de tissu ou des feuilles de lotus pour s'exercer.
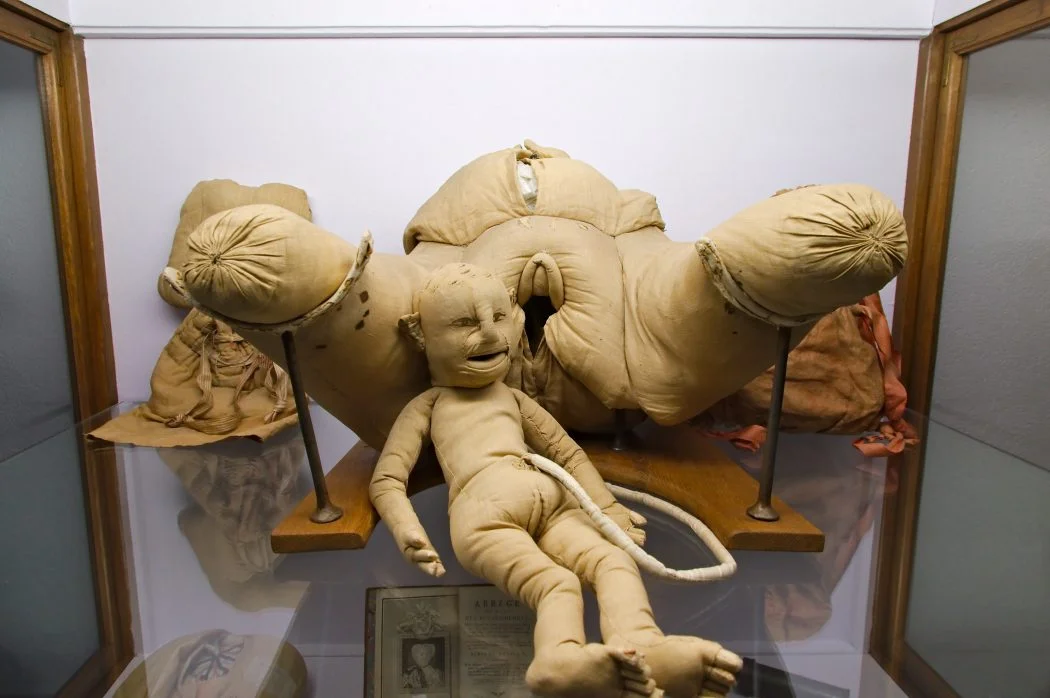
En 1754 Angélique Du Coudray, sage-femme, commence à donner des cours gratuitement aux femmes en charge d'accouchements en milieu rural. Pour rendre ses cours « palpables » et faciliter l'apprentissage, elle invente un mannequin de simulation fait de bois, carton, tissus, coton, reproduisant en grandeur nature le bassin d'une femme en couches, ce qui permet différentes manipulations ; il est approuvé en 1758 par l'Académie de chirurgie.
Mais l’ère de la simulation médicale moderne à été́ inaugurée par les travaux de Peter Safar en 1960 qui, associé à un fabricant de jouets norvégien, Asmund Laerdal, développe le premier mannequin de réanimation cardio-pulmonaire : le mannequin Resusci-Anne®. Il permet la bascule prudente de la tête en arrière et la surélévation du menton pour libérer les voies aériennes et la réalisation du bouche-à-bouche. Il est ensuite perfectionné pour permettre la réalisation des compressions thoraciques du massage cardiaque.
Depuis lors, de nombreux mannequins haute fidélitéde bassin (voir hémorragie post-partum) ou même « corps entier » de plus en plus sophistiqués ont été développés jusqu’à la production du Human Patient Simulator® (HPS) de la société Medical Education Technology Inc (METI) en 1995. Tous ont en commun l’utilisation de la technologie la plus sophistiquée pour optimiser l’expérience pédagogique et la mise en situation.
Pourtant dès les années 60, Barrows utilisait des acteurs pour simuler les symptômes de patients et ainsi entraîner et évaluer ses étudiants. C’est désormais une des pratiques de simulation en plein essor avec des comédiens et comédiennes spécialisés et régulièrement formés et débriefés.
Pourquoi simuler ?
L’approche pédagogique
La justification de l‘utilisation de la simulation vient des résultats des recherches effectuées dans le domaine de la pédagogie au début du 20ème siècle. Citons les travaux de John Dewey, philosophe américain de l’éducation, pour qui penser, c'était « expérimenter, et en vérifier les conséquences » (..) et « mettre à l'épreuve une hypothèse par une action ».
D’autres théories de l’apprentissage sont venues compléter cette approche :
-
L’apprentissage expérientiel, qui, d’après Kolb, est facilité par l’interaction avec l’environnement authentique et comprend quatre phases : l’expérience concrète, l’observation réflexive, la conceptualisation abstraite et l’expérimentation active.
-
Les modèles réflexifs (réflexion sur l’action et réflexion dans l’action) sont très utilisés en simulation. En effet, les apprenants sont encouragés à verbaliser et à partager pendant l’action leurs idées en équipe à travers des points de situation, mais ils analysent aussi leurs actions pendant le débriefing qui suit la fin de la situation simulée.
-
Le constructivisme est une théorie de l’apprentissage qui met en avant les interactions entre les connaissances et compétences antérieures avec les nouvelles qui sont acquises grâce aux interaction sociales entre les apprenants, leurs pairs et les enseignants.
L’approche opérationnelle
La simulation permet d’utiliser des savoirs et savoir-faire en situation. Il ne s’agit plus seulement de savoir quoi faire ni de savoir comment le faire, mais de mettre en œuvre ces compétences en situation.
Se mettent en jeu alors d’autres processus cognitifs comme la prise de décision, la priorisation des tâches à accomplir, la gestion du stress et d’autres compétences dites « non techniques » comme le travail en équipe.
La Haute Autorité de Santé par rapport aux techniques de simulation
Pour la Haute Autorité de Santé, la simulation en santé s’adresse à tous les professionnels de santé et permet à la fois :
-
de former à des procédures, à des gestes ou à la prise en charge de situations cliniques ;
-
d’acquérir et de réactualiser des connaissances et des compétences techniques et non techniques ;
-
d’analyser ses pratiques professionnelles lors du débriefing ;
-
d’aborder les situations dites « à risque pour le patient »
-
d’améliorer la capacité à y faire face en participant à des scénarios qui peuvent être répétés ;
-
de reconstituer des événements indésirables, de les comprendre lors du débriefing et de mettre en œuvre des actions d’amélioration de la qualité et de la sécurité des soins, tout en veillant à conserver une sécurité psychologique pour l’apprenant
Les différents types de simulation en santé
On distingue la simulation animale (animaux dits « de laboratoire »), humaine (un « acteur » joue le rôle du patient), synthétique (utilisant des mannequins de plus ou moins grande complexité), mixte (un acteur avec un accessoire permettant la réalisation d’une technique médicale) ou numérique comme le précise la HAS dans son guide de bonne pratique en matière de simulation en santé.
Elle peut avoir comme objectif l’apprentissage d’une technique ou de gestes (on parle de simulation procédurale avec un simulateur de tâche ou task trainer) ou de mettre le participant en condition de travail (simulation pleine échelle) comme pour nos formations en anesthésie par exemple.
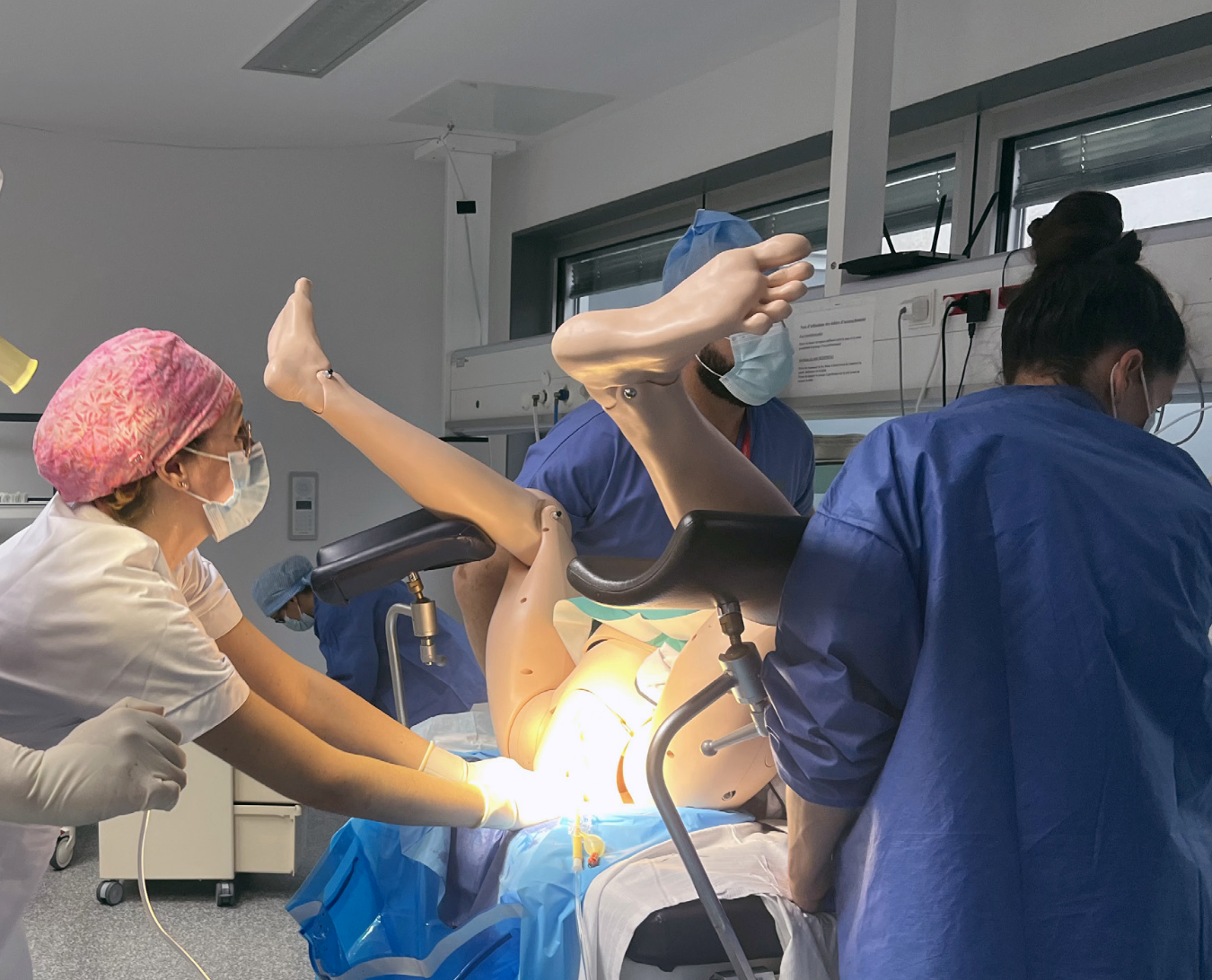
La séance de simulation
Le travail préparatoire
Les scénarios sont construits sur des objectifs pédagogiques qui sont adaptés aux participants (formation initiale ou continue, niveau des apprenants, compétences à développer). Ils peuvent donc être proposés à des équipes expertes très entraînées mais aussi à des étudiants en formation ! Le niveau de complexité est très variable. Le choix de la technique de simulation (numérique, synthétique, pleine échelle ou procédurale) dépend, elle aussi, des objectifs !
Le briefing
C’est un temps important qui permet de présenter le « simulateur » : Quelles différences existe-t-il avec un « vrai patient » ? Comment l’ausculte-t-on ? Peut-on réaliser un choc électrique externe à énergie réelle ? Injecte-t-on les médicaments ? on rappelle aussi le cadre pédagogique : apprentissage en équipe ou évaluation sanctionnante ? Enfin, on contextualise en donnant l’histoire du patient, ses antécédents et traitements habituels et les circonstances qui l’ont amené à consulter.
Le scénario
Il met en présence un ou plusieurs soignants avec le ou la patient(e). La situation clinique simulée peut être plus ou moins « critique » et mobilise à la fois des compétences « métier » (techniques) et des compétences relationnelles et d’équipe (compétences non techniques). C’est une démarche expérientielle dans laquelle l’erreur est possible (voire utile) et sera exploitée sur le plan pédagogique pendant le débriefing.
Le débriefing
C’est le temps fort d’une simulation. Il permet d’analyser les processus cognitifs qui ont conduit à réaliser telle action ou à ne pas réaliser telle autre. Les formateurs se comportent plus comme des catalyseurs de la réflexion collective que comme des sachants transmettant un savoir.
Est-ce que ça marche ?
Primum non nocere
L’utilisation de la simulation permet d’éviter la « première fois sur le patient ». L’apprentissage de techniques invasives et complexes est possible sans risque pour le patient et la simulation permet de « répéter » jusqu’à ce que le geste soit maîtrisé (exemple des ponctions lombaires, poses de cathéters veineux centraux, de gestes de chirurgie coelioscopique ou robotique, imagerie interventionnelle, manœuvres obstétricales, etc.)
La classification de Donald Kirkpatrick
On a l’habitude de catégoriser les bénéfices d’une action de formation en quatre niveaux :
Niveau 1 : on demande aux participants d’évaluer la formation. Attention, on sait qu’une satisfaction élevée ne garantit pas un apprentissage réussi.
Niveau 2 : amélioration des connaissances (un test avant/après permet de mesurer la progression)
Niveau 3 : mise en évidence de transferts : les nouveaux savoirs sont utilisés par les apprenants dans leur environnement de travail.
Niveau 4 : bénéfice pour les patients (amélioration du pronostic, diminution des complications, etc.)
Les preuves d’efficacité de la simulation
De nombreuses études ont clairement prouvé que la simulation non seulement améliore les compétences individuelles et d’équipe mais aussi le pronostic des patients.
Nous en citons ici quelques-unes :
Niveau 3 :
Amélioration de la qualité de la réanimation cardio-pulmonaire par rapport à la formation de référence : l’ACLS (Advanced Cardiac Life Support).
Amélioration de la rapidité de prise en charge des traumatisés sévères par la formation au travail en équipe grâce à la simulation. Capella montre une amélioration de la rapidité de prise en charge (délai avant scanner, avant intubation ou avant arrivée en salle d’opération). Steinemann montre une amélioration de la qualité de la réanimation (jugée sur une check-list de tâches à accomplir) et une diminution du temps de réanimation.
Niveau 4 :
La formation en simulation à la pose de cathéters centraux diminue le taux d’infections liées aux cathéters.
La formation en simulation à la réanimation de l’arrêt cardiaque pédiatrique améliore le pronostic de ces arrêts cardiaques chez les vrais patients.
La formation en simulation diminue la fréquence des évolutions défavorables chez les nouveau-nés après réanimation en salle de naissance.
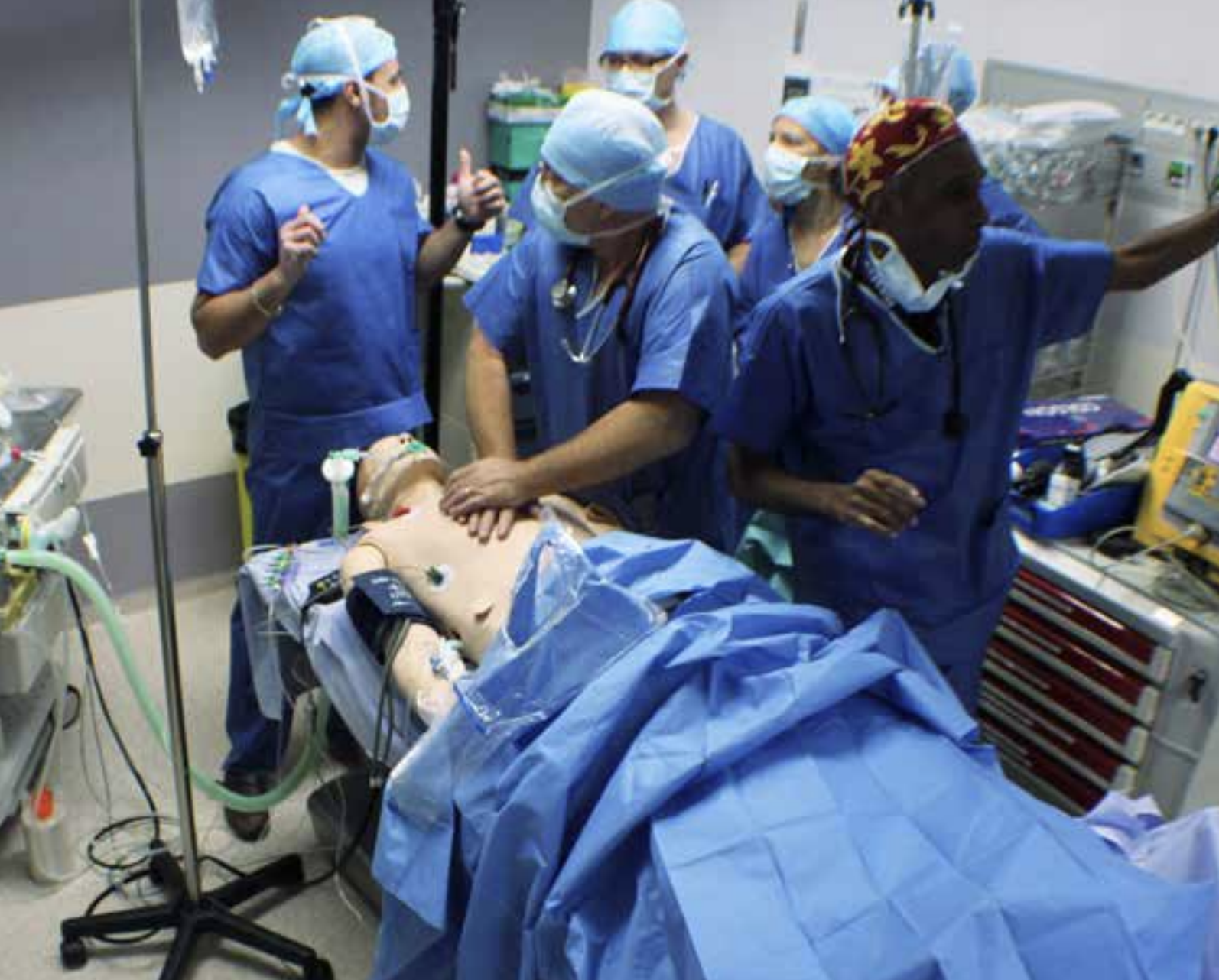
Les limites :
Elles sont essentiellement liées au coût de la formation. On mobilise souvent 3 formateurs pour un groupe d’une douzaine d’apprenants. Il est donc important de réfléchir à la place de la simulation dans le cursus d’apprentissage (aussi bien en formation initiale que continue).
Les participants devraient avoir revu les bases théoriques ainsi que les gestes techniques qui vont être mobilisés en simulation (grâce à des formations théoriques et des simulations procédurales). A ces conditions, la simulation permet d’optimiser les compétences techniques et non techniques, individuelles et collectives !
Conclusion
Avec seule avec seulement 4 % des études ne montrant pas bénéfice en faveur de la simulation, il ne paraît pas nécessaire de continuer à prouver son efficacité. La question importante qui persiste est de réfléchir au meilleur moment pour utiliser la simulation pour la rendre lla plus efficace et la plus rentable.
1 Wyplosz J. La chirurgie dans la Sushruta Samhita. Hist Sci Med 2013;2:155-67.
2 Llorca G, et al. La simulation en santé : https://pl3s.univ-lyon1.fr/files/2023/09/La-simulation-GL-V-020823-1.pdf (dernier accès le 20/09/2024) 3 Ben Ahmed H, Dzin C. Histoire de la simulation médicale. Tunisie Med 2020;98(12):892-4
4 Jones F, et al. Simulation in medical education : brief history and methodology. Princ Pract Clin Res 2015;1(2):46-54.
5 Rüttimann M, et al. Histoire de la simulation médicale militaire. Med Armees 2017;45(5):495-500
6 Barrows HS. An overview of the uses of standardized patients for teaching and evaluating clinical skills. Acad Med 1993;68(6):443-51
7 Mukhalalati BA, et al. Adult learning theories in context : a quick guide for healthcare professional educators. J Med Educ 2019;6 :1-10
8 HAS : Bonnes pratiques en matière de simulation en santé 2024 :
https://www.has-sante.fr/upload/docs/application/pdf/2024-04/spa_181_guide_bonnes_pratiques_simu lation_sante_cd_2024_03_28.pdf (dernier accès le 20/09/2024)
9 Wayne DB, et al. Simulation-based education improves quality of care during cardiac arrest team responses at an academic teaching hospital: a case-control study. Chest 2008;133(1):56-61.
10 Capella J, et al. Teamwork training improves the clinical care of trauma patients. J Surg Educ 2010;67:439-43
11 Steinemann S, et al. In situ, multidisciplinary, simulation-based teamwork training improves early trauma care. J Surg Educ 2011;68:472
12 Barsuk JH. Use of simulation-based education to reduce catheter-related bloodstream infections. Arch Intern Med 2009;169:1420
13 Andreatta P, et al. Simulation-based mock codes significantly correlate with improved pediatric patient cardiopulmonary arrest survival ratesPediatr Crit Care Med. 2011;12:33-8
14 Riley W. Didactic and simulation nontechnical skills team training to improve perinatal patient outcomes in a community hospitalJt Comm J Qual Patient Saf 2011;37:357
15 Cook DA, et al. Method and reporting quality in health professions education research: a systematic review. Med Educ. 2011;45(3):227-38.
Consultez également nos articles sur : seconde victime, VNI, formation de formateurs, défibrilateur ou encore réanimation néonatale.